La palabra histeroscopia puede impresionar, pero en realidad hablamos de una de las técnicas más precisas y menos invasivas de la ginecología actual. En esta guía te explicamos, con lenguaje claro, qué es la histeroscopia diagnóstica, qué es la histeroscopia quirúrgica, cuándo se indican, cómo prepararte y qué puedes esperar antes y después del procedimiento.
Histeroscopia como procedimiento diagnóstico
1.1. ¿Qué es la histeroscopia diagnóstica?
Para explicárselo a una paciente, podríamos decir que la histeroscopia diagnóstica es una prueba que nos permite “entrar” dentro del útero y verlo en tiempo real. A diferencia de la ecografía, que nos ofrece una imagen indirecta, la histeroscopia nos da una visión directa de la cavidad uterina.
En términos médicos, la histeroscopia diagnóstica es una técnica endoscópica que permite visualizar la cavidad uterina mediante un histeroscopio: una cámara muy fina que se introduce a través del cuello del útero, sin necesidad de incisiones ni suturas.
Su papel principal es observar, confirmar o descartar patologías dentro de la cavidad uterina. Esto tiene una gran ventaja: algunas de esas alteraciones se podrán tratar después por la misma vía, con una cirugía mínimamente invasiva (histeroscopia quirúrgica), evitando intervenciones más agresivas.
Lo que hace única a la histeroscopia diagnóstica es que es la única técnica que ofrece visión directa y en tiempo real del interior del útero, con la posibilidad de tomar biopsias o muestras en el mismo acto.
1.2. ¿Cuándo está indicada la histeroscopia diagnóstica?
La histeroscopia diagnóstica está especialmente indicada en situaciones como las siguientes:
- Sangrados uterinos anormales
Reglas muy abundantes, sangrados irregulares o sangrado después de la menopausia. En estos casos es clave descartar lesiones cancerosas o precancerosas.
- Problemas de fertilidad
Dificultad para conseguir el embarazo, fallos de implantación o abortos de repetición.
- Sospecha de patología intracavitaria en otras pruebas de imagen, como:
- Pólipos endometriales
- Miomas submucosos
- Adherencias (sinequias)
- Malformaciones uterinas (útero septo, bicorne, en T…)
- Cuerpos extraños, como un DIU desplazado.
La paciente “típica” suele ser una mujer con sangrados irregulares, problemas para quedarse embarazada o mantener el embarazo, o con hallazgos sospechosos en una ecografía que hay que confirmar.
No existe una edad “límite” para la histeroscopia, pero sí hay contextos donde es especialmente importante:
- Mujeres en menopausia que presentan sangrado.
- Pacientes con factores de riesgo para cáncer de endometrio (obesidad, diabetes, no haber estado embarazada nunca, etc.).
En la práctica, al ser una prueba rápida y accesible, se acaba realizando a muchas pacientes con sangrado anormal o sospecha de patología en la cavidad.
¿Cuándo NO la indicamos?
En mujeres sin síntomas y con pruebas de imagen completamente normales.
¿Por qué empezar siempre por una histeroscopia diagnóstica y no ir directamente a la quirúrgica?
Porque muchas sospechas se descartan en la histeroscopia diagnóstica: lo que parecía un pólipo en la ecografía puede ser una cavidad normal. Eso evita cirugías innecesarias, anestesias, días de baja y todo lo que implica pasar por un quirófano sin que haga falta.
Y cuando sí se confirma la necesidad de operación, la histeroscopia diagnóstica nos da mucha información sobre:
- Cómo es la lesión.
- Si parece benigna o no.
- La dificultad esperada de la cirugía.
1.3. Cómo prepararse para una histeroscopia diagnóstica
Si te preguntas “cómo prepararse para una histeroscopia”, las recomendaciones básicas son:
- Analgesia: tomar un analgésico habitual (el que sueles usar para la regla) aproximadamente una hora antes de la prueba, salvo contraindicación.
- Momento del ciclo:
- Lo ideal es realizarla en la primera fase del ciclo, tras terminar la regla, antes de que el endometrio esté muy engrosado.
- En fertilidad, algunas clínicas prefieren la segunda fase para valorar el efecto de la ovulación sobre el endometrio.
- Regla: no se realiza durante la menstruación.
- Embarazo: es importante descartar razonablemente un embarazo. Si te falta la regla, se recomienda hacer un test de embarazo el mismo día de la prueba.
Antes de la histeroscopia diagnóstica, hay unos aspectos básicos conviene explicarle a la paciente:
- Que es una prueba rápida, de pocos minutos.
- Que puede ser molesta, pero suele ser muy tolerable.
- Que puede evitar una cirugía posterior y aporta información valiosa que no ofrecen otras pruebas.
- Un punto importante: en el contexto de esterilidad, un resultado normal es una buena noticia, pero no garantiza por sí solo el éxito de futuros tratamientos de fertilidad.
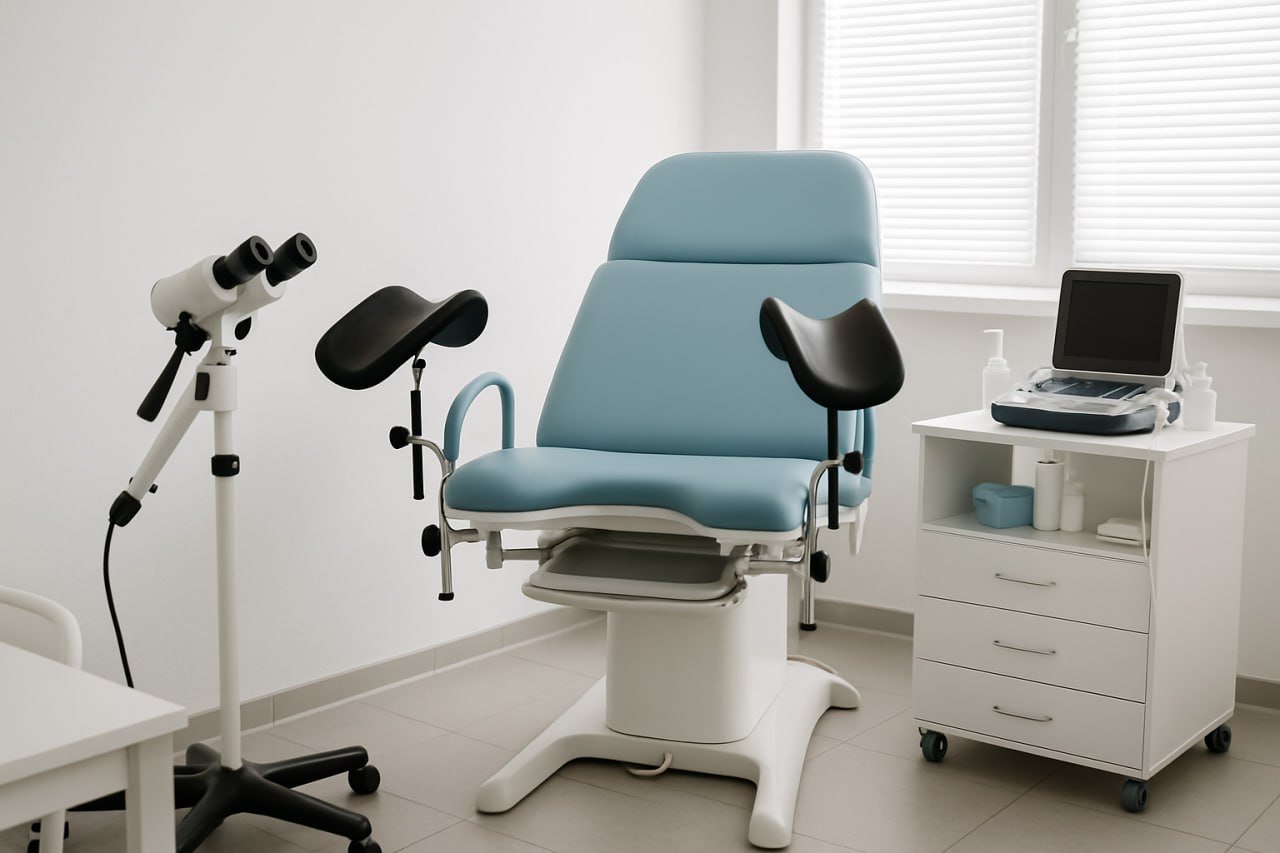
1.4. ¿Cómo se realiza una histeroscopia diagnóstica?
La técnica se puede hacer en consulta o en quirófano. Técnicamente podría realizarse en una consulta convencional, pero en Ginescop se realiza en quirófano, por organización y para ofrecer más comodidad y seguridad.
El procedimiento, paso a paso:
- Introducción del histeroscopio
Se introduce el histeroscopio a través de la vagina y el cuello del útero.
El uso de ópticas de 3 mm de calibre es clave para que la prueba sea menos molesta.
- Visión de la cavidad uterina
Se aplica suero fisiológico para separar suavemente las paredes del útero y poder ver bien la cavidad.
- Exploración
Se revisan:
- El canal cervical
- La cavidad uterina
- Los orificios de las trompas
Si es necesario, se toma una biopsia o una muestra para estudios microbiológicos en el mismo acto.
La histeroscopia diagnóstica suele durar entre 3 y 5 minutos de exploración efectiva.
1.5. ¿Duele una histeroscopia diagnóstica? Experiencia real de las pacientes
En cuanto al dolor durante la histeroscopia diagnóstica, la mayoría de las pacientes describen así:
- Molestia leve o moderada,
- parecida a un cólico menstrual,
- sobre todo cuando se introduce el suero.
En algunos casos, especialmente al tomar biopsias, puede haber un dolor más intenso, pero estas situaciones son difíciles de predecir.
Factores que ayudan a reducir las molestias:
- Calibre muy pequeño de la cámara (3 mm).
- Experiencia del especialista y técnica cuidadosa.
- Buena comunicación durante la prueba: explicar cada paso y permitir que la paciente exprese lo que siente.
Y algo importante: si el dolor es excesivo o la paciente no lo tolera, no continuamos. Se puede suspender el procedimiento y reprogramarlo con otra preparación.
1.6. ¿Qué se ve en una histeroscopia? Hallazgos más frecuentes
La histeroscopia diagnóstica permite detectar, con gran precisión:
- Pólipos endometriales
- Miomas submucosos
- Malformaciones uterinas (útero septo, etc.)
- Adherencias (sinequias)
- Cuerpos extraños (como un DIU desplazado)
Al ofrecer una visión directa, su precisión diagnóstica es superior a la de la ecografía para valorar la cavidad.
En muchos casos, la histeroscopia diagnóstica sirve para:
- Confirmar una patología y planear la histeroscopia quirúrgica.
- Descartarla, dando tranquilidad y evitando cirugías innecesarias.
1.7. Seguridad, riesgos y recuperación después de una histeroscopia
En una histeroscopia diagnóstica, las complicaciones son poco frecuentes. Lo más habitual es:
- Dolor tipo regla tras la prueba.
- Algún mareo pasajero.
Suelen ceder en pocos minutos y se controlan bien con analgésicos.
Para minimizar riesgos, es clave:
- Utilizar ópticas finas (3 mm).
- Contar con personal experto.
- Explicar bien la prueba para reducir tensión y facilitar la colaboración de la paciente.
Síntomas normales después de una histeroscopia:
- Molestia leve similar a una regla.
- Pequeño sangrado o flujo rosado durante 24–48 horas.
La paciente puede retomar su vida habitual el mismo día, excepto:
- Ejercicio intenso
- Relaciones sexuales, que se pueden reanudar a partir del día siguiente.
Se puede tomar un analgésico si aparece dolor.
Se aconseja consultar si aparecen:
- Fiebre mayor de 38ºC.
- Dolor intenso que no mejora.
- Sangrado muy abundante.
En cuanto a la calidad del procedimiento, una histeroscopia se considera bien realizada cuando:
- Se ha podido valorar toda la cavidad.
- Se han podido tomar biopsias o cultivos si estaban indicados.
Histeroscopia como cirugía: histeroscopia quirúrgica
2.1. ¿Qué es la histeroscopia quirúrgica?
La histeroscopia quirúrgica (u operatoria) es la técnica que utilizamos para tratar la patología detectada en la histeroscopia diagnóstica.
La diferencia clave:
- La histeroscopia diagnóstica sirve para mirar, confirmar o descartar.
- La histeroscopia quirúrgica sirve para actuar y corregir: extirpar pólipos grandes, miomas o tabiques uterinos, entre otros.
En muchos casos, la histeroscopia quirúrgica permite resolver por completo el problema intracavitario sin necesidad de cirugía abierta.
2.2. Principales indicaciones
Las indicaciones más frecuentes de histeroscopia quirúrgica son:
- Tratamiento de pólipos grandes.
- Extirpación de miomas submucosos.
- Sección de tabiques uterinos (útero septo).
- Tratamiento de adherencias intracavitarias.
Siempre se apoya en una valoración previa, donde la histeroscopia diagnóstica y la ecografía ayudan a planificar la intervención.
2.3. Evaluación previa y momento del ciclo
Antes de una histeroscopia quirúrgica:
- Se revisan todos los informes previos y pruebas realizadas.
- La paciente debe estar en ayunas y no tener la regla el día de la intervención.
- Idealmente, la cirugía se programa en la primera fase del ciclo (tras la regla), aunque en algunos casos se puede pautar un anticonceptivo previo para organizar mejor el procedimiento.
Esto es importante tanto para la visualización de la cavidad uterina como para pacientes que quieren gestar posteriormente.
2.4. Anestesia y entorno
La histeroscopia quirúrgica se realiza siempre en quirófano, con ingreso en habitación y posterior traslado.
Se lleva a cabo con sedación profunda en la mayoría de los casos, pudiendo modificarse según el caso y el criterio del equipo de Anestesia.
2.5. Técnica e instrumental de la histeroscopia quirúrgica
A diferencia de la histeroscopia diagnóstica, que utiliza un histeroscopio muy fino, en la histeroscopia quirúrgica se emplea un instrumento llamado resector.
Este resector:
- Incluye la cámara
- Y una asa de diatermia (similar a un bisturí eléctrico) que permite extirpar pólipos, miomas o tabiques.
El calibre del resector es mayor que el del histeroscopio diagnóstico, por lo que es necesario dilatar el cuello del útero con dilatadores.
Este paso es doloroso y, por eso, la histeroscopia quirúrgica se realiza bajo anestesia.
2.6. Duración, complejidad y límites de la cirugía
La histeroscopia quirúrgica suele durar entre 15 y 30 minutos, según:
- El tipo de lesión (los pólipos suelen extirparse más rápido que los miomas).
- La elasticidad del cérvix y la facilidad para dilatarlo.
- Antecedentes de la paciente (edad, partos previos, cirugías, radioterapia, etc).
- Las condiciones anestésicas durante el procedimiento.
La cirugía se interrumpe si:
- Hay desestabilización anestésica.
- Se sospecha una perforación uterina.
- Aparece un sangrado abundante.
- Es imposible acceder con seguridad a la cavidad uterina.
2.7. Riesgos y complicaciones de la histeroscopia quirúrgica
La complicación específica más importante durante la histeroscopia quirúrgica es la perforación uterina, habitualmente durante la dilatación cervical.
En la mayoría de los casos:
- Se suspende el procedimiento.
- Se administra antibiótico profiláctico.
- No suelen ser necesarias otras maniobras, salvo que haya sospecha de lesión en otros órganos.
En casos excepcionales, si hay:
- Sangrado muy abundante, o
- Sospecha de lesión en intestino o vejiga,
puede ser necesario recurrir a otra vía quirúrgica.
Haber realizado antes una histeroscopia diagnóstica ayuda mucho a prever qué pacientes pueden ser más complejas y si es necesario preparar la cirugía con más detalle.
2.8. Recuperación después de una histeroscopia quirúrgica
El postoperatorio inmediato incluye:
- Observación en habitación durante 1–2 horas.
- Dolor tipo regla, controlable con analgésicos.
Síntomas esperables:
- Molestia leve similar a la regla.
- Sangrado o flujo rosado, en cantidad menor a una regla, durante 10–15 días.
Signos de alarma:
- Fiebre mayor de 38ºC.
- Dolor intenso que no se controla con analgésicos.
- Sangrado superior al de una regla normal.
En cuanto a la vuelta a la rutina:
- Vida normal “relativa” desde el día siguiente.
- Actividad ligera (caminar, tareas suaves) al día siguiente.
- Deporte intenso: mejor esperar 48 horas.
- No conducir justo tras el alta.
- Evitar relaciones sexuales, baños de inmersión (piscina, bañera) y uso de tampones o copa menstrual alrededor de una semana, salvo indicaciones concretas.
Si se han tomado muestras para Microbiología o Anatomía Patológica, los resultados suelen estar listos en 2–3 semanas.
2.9. Resultados, fertilidad y pronóstico
Si definimos “éxito” como extirpación completa de la lesión, la tasa supera el 95%.
En el terreno de la fertilidad, el impacto es más difícil de cifrar porque intervienen muchos factores. Sin embargo, la histeroscopia quirúrgica es clave para:
- Tratar miomas y pólipos que dificultan la implantación embrionaria.
- Valorar y mejorar situaciones implicadas en fallos de implantación y abortos de repetición.
En muchos casos, ha sustituido:
- Al legrado tradicional, que se realiza sin visión directa y con peores resultados.
- A determinadas cirugías abiertas, que conllevan más complicaciones, incisiones abdominales, más días de ingreso y una recuperación más lenta.
2.10. Importancia de la experiencia y los centros especializados
La histeroscopia, tanto diagnóstica como quirúrgica, es una técnica que requiere formación específica y mucha práctica.
Los centros especializados, como Ginescop, permiten que el profesional realice estos procedimientos de forma habitual, lo que se traduce en:
- Menos complicaciones.
- Mejores resultados.
- Experiencias más seguras y tranquilas para la paciente.
Histeroscopia diagnóstica vs quirúrgica: en qué se diferencian
En resumen, las diferencias clave entre histeroscopia diagnóstica y histeroscopia quirúrgica son:
- Objetivo
- Diagnóstica: ver, confirmar o descartar.
- Quirúrgica: tratar y operar lo que se ha visto.
- Anestesia
- Diagnóstica: habitualmente sin anestesia.
- Quirúrgica: con sedación profunda o anestesia.
- Preparación
- Diagnóstica: sin ayuno, con analgesia previa.
- Quirúrgica: ayuno de unas 6 horas.
- Duración
- Diagnóstica: unos 5–10 minutos.
- Quirúrgica: unos 15–30 minutos.
- Instrumental
- Diagnóstica: ópticas finas de unos 3 mm.
- Quirúrgica: resectores de mayor calibre, con asa de diatermia.
- Recuperación
- Diagnóstica: vida normal casi inmediata.
- Quirúrgica: vida normal relativa al día siguiente, con algunas restricciones.
En la práctica, este es el circuito ideal:
- Consulta y valoración inicial.
- Histeroscopia diagnóstica para ver qué ocurre dentro del útero.
- Si se detecta una lesión que pueda operarse, se programa la histeroscopia quirúrgica.
- En casos muy seleccionados, si la lesión es pequeña y accesible, se puede tratar en el mismo acto, pero no es lo habitual.
Una herramienta para cuidarte, no para asustarte
Es normal que antes de una histeroscopia surjan miedos y preguntas:
“¿Me va a doler?”, “¿Qué van a encontrar?”, “¿Podré quedarme embarazada después?”
La histeroscopia diagnóstica y quirúrgica son, hoy, herramientas de alta precisión y seguridad que nos permiten cuidar mejor de tu salud ginecológica, con una recuperación rápida y, en la mayoría de los casos, con mínimas molestias.
En Ginescop, el propósito no es solo realizar bien la técnica, sino que entiendas todo el proceso:
- Qué te vamos a hacer.
- Por qué es importante.
- Qué puedes esperar después.
Y, sobre todo, que te sientas acompañada y escuchada en todo el proceso.